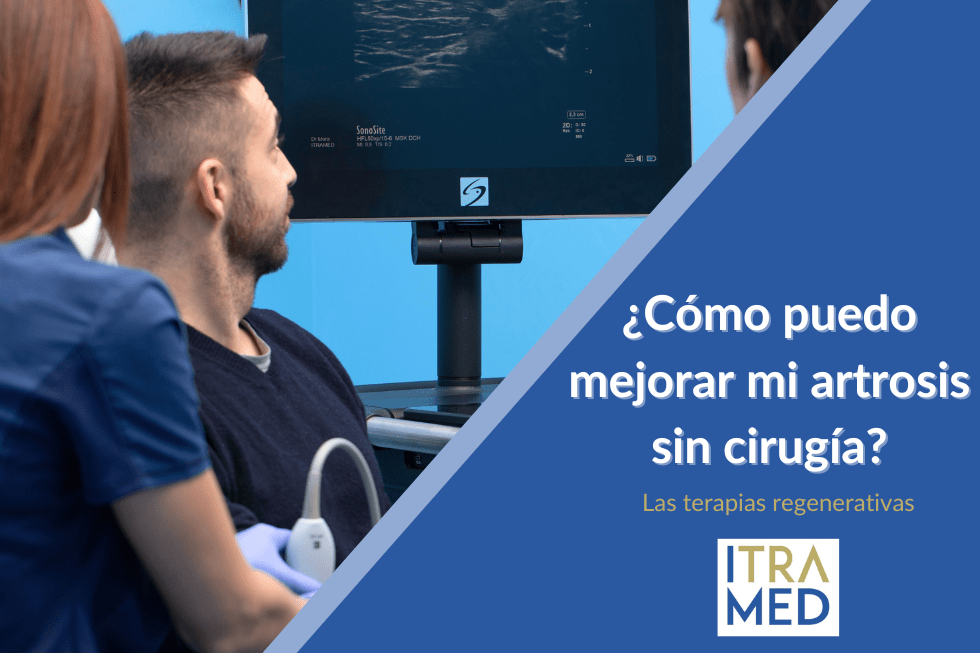


¿Cómo puedo mejorar mi artrosis sin cirugía?
Olvídate del dolor, mejora tu salud articular con la medicina regenerativa La innovación médica avanza a pasos agigantados y la medicina regenerativa emerge como una luz al final del túnel. Para aquellos que sufren de artrosis se ofrecen soluciones sin necesidad de...
¿Cuándo puedo evitar la cirugía en mi rotura de menisco?
En la vida activa, es común enfrentarse a lesiones en las rodillas, y una de las más frecuentes es la rotura de menisco. El menisco es una estructura de cartílago ubicada en la articulación de la rodilla que actúa como amortiguador y proporciona estabilidad. Cuando se...
Consejos para mantener tus articulaciones sanas este verano
Disfruta de tus vacaciones y mantén tus articulaciones sanas este verano El verano es una época perfecta para disfrutar del aire libre, desde paseos en bicicleta y caminatas hasta deportes acuáticos y juegos en la playa, y llevar un estilo de vida activo. Sin embargo,...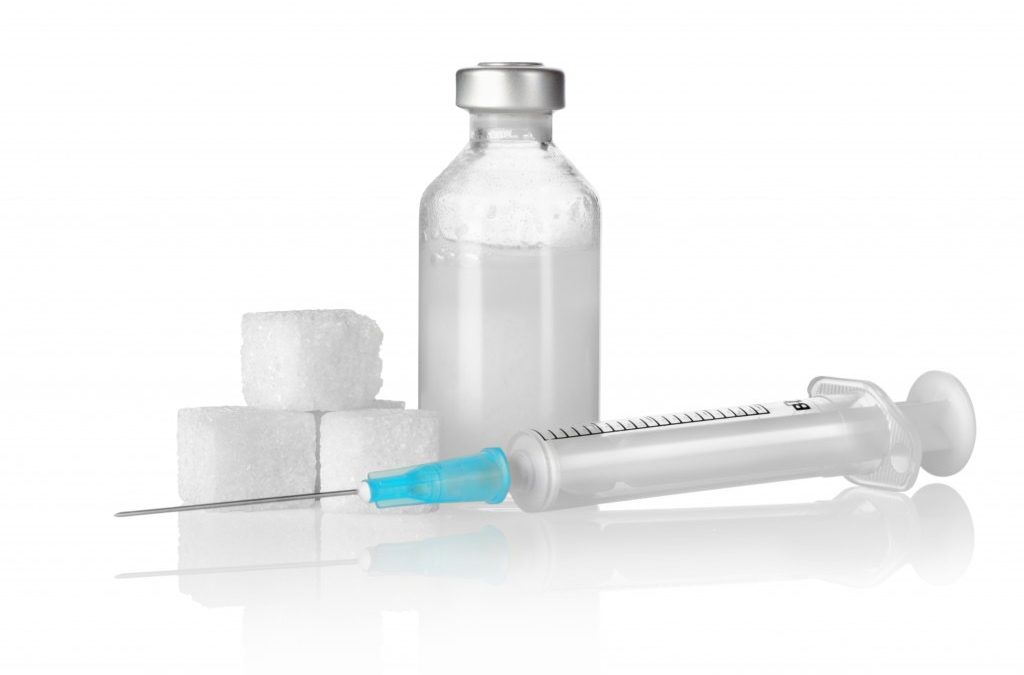
Los 3 tratamientos de Proloterpia más habituales
Lesiones más frecuentes tratadas con Proloterapia La Proloterapia es una terapia regenerativa que se utiliza para tratar diversas afecciones musculoesqueléticas. La utilización de la dextrosa como sustancia irritante para los tejidos genera una herida provocando un...
